Дисфункция мочеиспускания
Мочевой пузырь является в своем роде уникальным органом, который характеризуется, с одной стороны, постоянным изменением объема при сохранении низкого давления в его полости, а с другой – способностью к координированному, достаточному по силе сокращению, необходимому для изгнания мочи, и имеет довольно сложную систему нервной регуляции с центральным, спинальным и периферическим представительством.
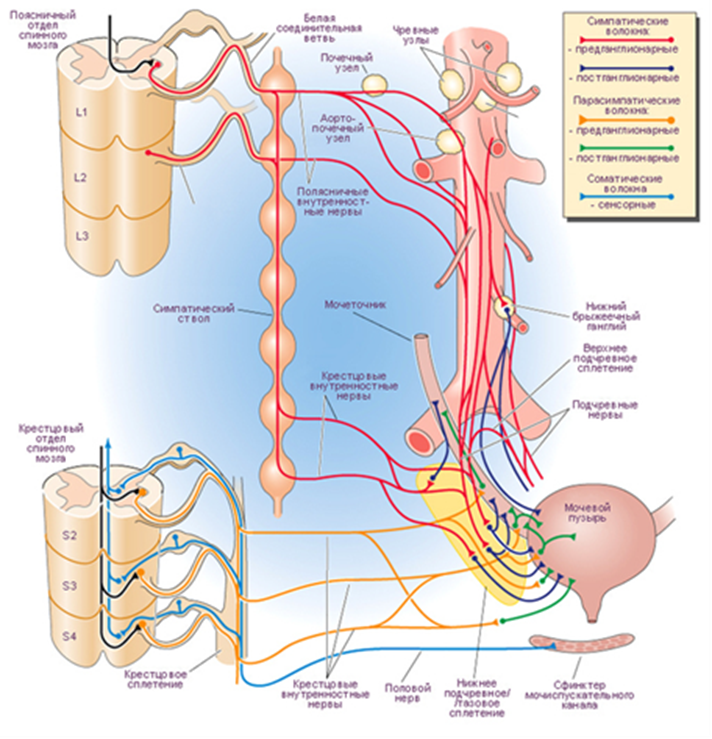
Мочеиспускание является сложным рефлекторным актом. Нормальное мочеиспускание определяется анатомической и функциональной полноценностью не только сфинктеров и детрузора, но и системой нервных структур, регулирующих этот сложный акт. Также в мочеиспускании принимают участие мышца брюшного пресса и промежности.
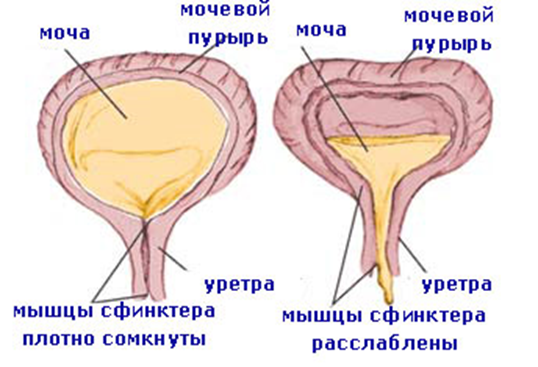
С рождения до 6 месяцев у ребенка имеет место «незрелый тип мочеиспускания». Рефлекторные дуги мочевого пузыря замыкаются на уровне спинного и среднего мозга, и мочеиспускание осуществляется рефлекторно по мере накопления мочи (до 20 раз в сутки), т.е. по типу безусловного рефлекса. С 6 месяцев ребенок начинает ощущать наполнение мочевого пузыря и пытается «сигнализировать» окружающим о необходимости опорожнить его (ребенок становится сосредоточенным, начинает тужиться, иногда плакать и успокаивается после мочеиспускания). После 1 года идет активное формирование условного рефлекса.
 У большинства детей к 4 годам или ранее складывается вполне сформированный механизм контроля над актом мочеиспускания, аналогичный взрослому. Этот механизм характеризуется отсутствием непроизвольных сокращений детрузора в фазу накопления мочевого пузыря.
У большинства детей к 4 годам или ранее складывается вполне сформированный механизм контроля над актом мочеиспускания, аналогичный взрослому. Этот механизм характеризуется отсутствием непроизвольных сокращений детрузора в фазу накопления мочевого пузыря.
После 3-4 лет регулярное недержание мочи считается патологическим и ребенок требует обследования и лечения.
Проблема расстройств мочеиспускания является одной из ведущих в детской урологии, т.к. это значительно снижает качество жизни пациентов за счет имеющихся недержания мочи, поллакиурии (учащенное мочеиспускание), императивности или, наоборот, невозможности самостоятельно опорожнить мочевой пузырь, но и сопряжено с такими осложнениями как инфекция мочевых путей, различные варианты нарушения уродинамики верхних мочевых путей (ПМР, уретерогидронефроз) и хроническая болезнь почек.
Основными причинами недержания мочи у детей могут быть:
1. Воспалительные заболевания органов мочевой системы (циститы, уретриты). Цистит — воспаление слизистой оболочки мочевого пузыря. Может быть острым и хроническим. Вследствие отека и воспаления слизистой и подслизистого слоя шейки мочевого пузыря нарушается иннервация мочевого пузыря, появляется недостаточность замыкательного аппарата шейки мочевого пузыря и, как следствие, периодически неудержание мочи. Характерными симптомами острого цистита являются: учащенное (поллакиурия) и болезненное мочеиспускание (дизурия), лейкоцитурия. Острый цистит может сочетаться с уретритом, при этом отмечаются боль при мочеиспускании в проекции мочеиспускательного канала.
2. Пороки развития мочевыводящих путей, требующие хирургического лечения:
- экстрофия мочевого пузыря
- эписпадия
- эктопия устья мочеточника
- клапан задней уретры
3. Различные варианты нарушения психики и неадекватного поведения у детей (расторможенные, гиперактивные дети и т.д.) с эпизодами неудержания или недержания мочи (а возможно и кала). Этим детям необходима консультация детского психолога, психиатра, проведение ЭЭГ, проведение специальных тестов и других диагностических мероприятий обозначенных этими специалистами.
4. Пороки развития и травмы нервной системы на ее различных уровнях (миелодисплазия пояснично-крестцового отделов спинного мозга, травмы головного мозга, шейного и поясничного отделов спинного мозга) являются причиной развития нейрогенной дисфункции мочевого пузыря.
Под нейрогенной дисфункцией мочевого пузыря следует понимать разнообразные формы нарушений его резервуарной и эвакуаторной функций.
Различают:
- Норморефлекторный
- Гиперрефлекторный
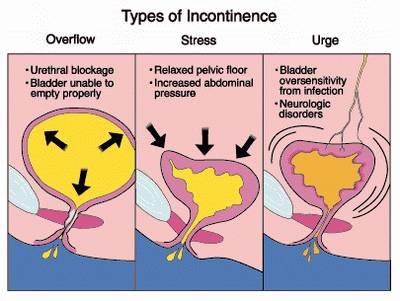
Чаще всего причиной ночного недержания мочи и дневного (императивного) неудержания мочи является гиперрефлекторный (гиперактивный) мочевой пузырь. При этом ребенок мочится часто, малыми порциями, с укороченными интервалами между микциями; могут быть императивные (безотлагательные) позывы на мочеиспускание, вплоть до императивного неудержания мочи, энурез (непроизвольное мочеиспускание во время сна (от 1 до 5 раз).
Гипорефлекторный мочевой пузырь сопровождается симптом редких мочеиспусканий (не более 3-4 раз в сутки), порции при мочеиспускании в 2-3 раза превышают возрастную норму. У данной группы пациентов снижено чувство позыва к мочеиспусканию, чаще всего они «заигрываются», накапливают большие объемы мочи и упускают её вследствие нейрогенной слабости сфинктера мочевого пузыря.
Арефлекторный мочевой пузырь встречается у детей с грубой неврологической симптоматикой (спинно-мозговая грыжа крестцово-копчиковой области).
У этих детей может наблюдаться постоянное капельное недержание мочи по типу парадоксальной ишурии. У таких больных с поражением каудальных отделов спинного мозга, как правило, имеет место сочетание недостаточности анального сфинктера и недержания кала (энкопрез).
Программа доклинического обследования в соответствии с рекомендациями Международного общества по удержанию мочи у детей (ICCS) и включает в себя, наряду с общеклиническим исследованием, микроскопическое и культуральное исследование мочи, ультразвуковое исследование верхних (выявление признаков обструктивных уропатий) и нижних мочевых путей, включая определение остаточной мочи. При подозрении на наличие скрытых форм миелодисплазии, выполнение рентгенографии пояснично-крестцового отдела позвоночника/МРТ или (у детей первых лет жизни) – нейровизуализация соответствующего отдела спинного мозга и спинномозгового канала. При наличии признаков обструктивной уропатии необходимо проведение рентген-урологического исследования, включающего в себя цистография, экскреторную урографию.
Оценка уродинамики нижних мочевых путей начинается с заполнения в течение 72 часов дневника мочеиспусканий, в котором регистрируются время и объем выделенной и потерянной мочи, определяется частота эпизодов недержания мочи и продолжительность «сухих» промежутков, наличие ургентности, а также регистрация актов дефекации с указанием на наличие запоров и/или каломазания.
 Аппаратное уродинамическое исследование включает как неинвазивные методы (трехкратная урофлоуметрия с определением остаточной мочи), так и инвазивные – определение максимальной цистометрической емкости, регистрация непроизвольных сокращений детрузора, их амплитуда; цистометрия также выполняется с фармакопробой (М-холинолитик – 0,1% раствор атропина). Для оценки замыкательного аппарата проводится профилометрия уретры с кашлевой пробой.
Аппаратное уродинамическое исследование включает как неинвазивные методы (трехкратная урофлоуметрия с определением остаточной мочи), так и инвазивные – определение максимальной цистометрической емкости, регистрация непроизвольных сокращений детрузора, их амплитуда; цистометрия также выполняется с фармакопробой (М-холинолитик – 0,1% раствор атропина). Для оценки замыкательного аппарата проводится профилометрия уретры с кашлевой пробой.
Терапия различных вариантов нейрогенных дисфункций мочевого пузыря также различна.
При гипорефлеторном мочевом пузыре ребенок переводится на принудительные мочеиспускания в сочетании с физитерапевтическими методами лечения, а при большом объеме остаточной мочи к данной терапии добавляют периодическую катетеризацию, которая может полностью исключить самостоятельные мочеиспускания.
Основными методами лечения гиперрефлекторного мочевого пузыря являются методики снижения внутрипузырного давления, увеличения резервуарной функции мочевого пузыря, что возможно достигнуть при помощи физиолечения, фармакотерапии препаратами, обладающими холинолитическим действием, улучшающими гемодинамику в стенке детрузора, мембраностабилизаторы, периферическое вазодилататоры.
Пациенты с арефлеторным мочевым пузырем на первом этапе лечения должным быть переведены на периодическую катетеризацию, а при наличии геперактивности детрузора в терапию должны быть добавлены м-холинолитики. У пациентов, имеющих проблемы при выполнении катетеризации через уретру, прибегают к операции – аппедикостомии (операции по типу Митрофанофф), которая может быть выполнена лапароскопическим доступом.
Несмотря на определенные успехи указанных видов лечения, родители и сами дети не всегда бывают удовлетворены результатами подобного лечения, как по причине недостаточной клинической эффективности, так и вследствие побочных эффектов медикаментозного лечения М-холинолитиками. В редких случаях, у наиболее сложных детей, с полной утратой резервуарной функции применяется метод аугментации мочевого пузыря с целью создания резервуара с низким внутрипросветным давлением. Внедрение в клиническую практику методов химической денервации позволяет на определенном этапе отсрочить или даже избежать хирургических методов лечения.
В последние годы для лечения нейрогенных дисфункций мочевого пузыря, сопровождающихся внутрипузырной гипертензией и малым объемом мочевого пузыря, используются эндоскопические инъекции в детрузор ботулинического токсина типа А, механизм действия которого заключается в пресинаптической блокаде М-холинорецепторов, что приводит к расслаблению гладкомышечных волокон детрузора. Эффект от данной терапии достигает 6-12 месяцев.